2016年1月25日 星期一
[泌尿腫瘤] 攝護腺癌術後淋巴侵犯之風險分析
2016年1月18日 星期一
[胸腔腫瘤] 肋膜癌全肺切除之後,需要放射治療嗎 (SAKK 17/04 Trial)?
肋膜癌 (Malignant pleural mesothelioma, MPM) 是一種較為少見的胸腔腫瘤,與石綿曝露有關。依照目前的治療指引,若腫瘤限於單側肺部,可以考慮胸膜切除術 (pleurectomy/decortication)或胸膜外全肺切除 (Extrapleural pneumonectomy, EPP),並合併化學治療。
若是使用全肺切除 (EPP),後續也建議進行切除側的胸腔輔助放射治療 (adjuvant hemithoracic RT);但此建議的基礎皆為回顧性之研究,並無較高等級之證據。
在這篇 Phase II 臨床試驗中,位於瑞士、比利時、德國的 14 個醫學中心,合作收錄了 150 位肋膜癌病人。這些病人之癌症,皆經外科評估可切除,期別為 T1-T3、N0-N2、M0。
治療策略首先給予誘導性化療,使用藥物為 Cisplatin 與 Pemetrexed;在三次化療後,進行胸膜外全肺切除。在第二部分中,病人會隨機分配至放射治療組或觀察組,放射治療組的病人接受 56-57.6 Gy 的胸腔放射治療。
研究者發現,大部分 (98%) 的病人都可以順利地完成誘導化療。54 位病人同意進入第二部分的隨機臨床試驗,並平均分配至放射治療或觀察兩組。然而,兩組病人之存活曲線並無顯著差異:觀察組 20.8 個月,放射治療組 19.3 個月。在局部控制方面,Locoregional PFS 分別為 11 與 12.2 個月。
在此試驗中,誘導化療與手術之後的肋膜癌病人,接受術後放射治療對其存活或局部控制並無顯著差異。本試驗挑選的是疾病較為嚴重的病人;全肺切除本身,比起胸膜切除術,亦有相當高的風險。或許因此,兩組病人之預後比起過去之數據,皆不是相當理想。針對此一罕見之疾病,這樣的試驗結果因稀少而十分可貴,我們可能必須好好思索肋膜癌病人接受全肺切除後放射治療的必要性。
參考資料:
Stahel et al. Neoadjuvant chemotherapy and extrapleural pneumonectomy of malignant pleural mesothelioma with or without hemithoracic radiotherapy (SAKK 17/04): a randomised, international, multicentre phase 2 trial. Lancet Oncol. 2015 Dec;16(16):1651-8.
Rintoul et al. Multimodal treatment for malignant pleural mesothelioma. Lancet Oncol. 2015 Dec;16(16):1576-7.
2016年1月11日 星期一
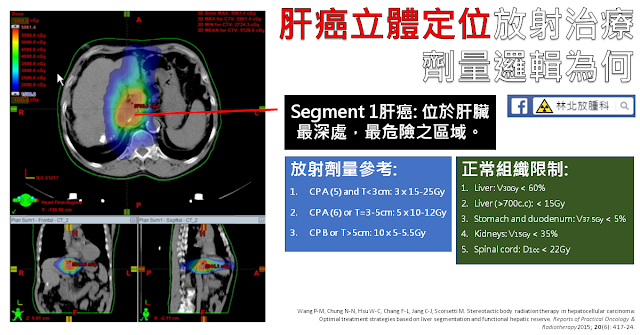
[肝臟腫瘤] 肝癌立體定位放射治療的劑量邏輯 - 台灣相關經驗
放射治療在肝癌
2016年1月4日 星期一
[胸腔腫瘤] 對於第三期肺癌,術前化放療是否優於術前化療?
第三期肺癌
術前誘導化學治療
術前誘導化學治療及放射治療
此研究收錄 T1-3N2M0 之病人,並且 N2 淋巴結除了 Group 5-6 外,皆須經病理證實。收錄之對象隨機分配至術前誘導化療(控制組)與術前誘導化放療(實驗組)。誘導化療使用的藥物為 cisplatin + docetaxel;實驗組的病人,在誘導化療結束後,再接受 44 Gy / 22 fractions 之放射治療。手術安排在所有誘導治療結束後 3-4 週之時。
此試驗收錄 232 位病人後提前結束,因預期最終結果無法達到 (crossed futility boundary)。結果發現,經中位 52.4 個月之追蹤,兩組之 Event-free survival 並無明顯差異。兩組之整體存活亦無明顯差異。
更多問題
在肺癌的治療上,我們知道更多不見得更好。在 Stage IIIA 之肺癌是否也是如此?手術、化學治療、放射治療中,是否取其二便已足夠?如果是的話,那又是哪兩者呢?
延伸閱讀
[胸腔腫瘤] 對肺癌而言,強效治療不見得更好:RTOG 0617
參考資料
Eberhardt et al. Multimodal treatment of non-small-cell lung cancer. Lancet. 2015 Sep 12;386(9998):1018-20.
訂閱:
文章 (Atom)